La meningite tubercolare, nota anche come TBC cerebrale, rappresenta una delle forme più insidiose e gravi di infezione del sistema nervoso centrale. Causata dal micobatterio Mycobacterium tuberculosis, lo stesso agente patogeno responsabile della tubercolosi polmonare, questa patologia colpisce le meningi, le membrane che rivestono e proteggono il cervello e il midollo spinale. La sua natura insidiosa e la potenziale gravità la rendono un argomento di fondamentale importanza medica e scientifica, richiedendo un'analisi dettagliata delle sue manifestazioni, diagnosi e implicazioni.
Dalla Tubercolosi Polmonare alla Meningite: La Via dei Batteri
Il Mycobacterium tuberculosis è un batterio che si trasmette principalmente per via aerea, attraverso le goccioline di saliva disperse nell'aria da persone infette che tossiscono o starnutiscono. Nella maggior parte dei casi, l'infezione primaria interessa i polmoni, dando origine alla tubercolosi polmonare. Tuttavia, in determinate circostanze, i batteri possono migrare dai polmoni al flusso sanguigno e raggiungere il sistema nervoso centrale. Una volta qui, possono insediarsi nelle meningi, dando inizio a un processo infiammatorio che può evolvere in meningite.
Questa patologia può manifestarsi come complicanza di una TBC primaria o miliare, ma può anche svilupparsi in pazienti affetti da tubercolosi a qualsiasi stadio della malattia. Un meccanismo frequente di insorgenza è l'ernia di un tubercoloma corticale nello spazio subaracnoideo. L'infezione causa la formazione di un essudato che occupa le cisterne della base cranica, esercitando pressione sui nervi encefalici e sulle strutture cerebrali.
La tubercolosi può rimanere latente per lunghi periodi, senza manifestare sintomi. Tuttavia, in individui con un sistema immunitario compromesso, come quelli affetti da HIV/AIDS, sottoposti a terapie immunosoppressive, o in persone molto giovani o anziane, l'infezione latente può riattivarsi e progredire verso una forma attiva della malattia, inclusa la meningite tubercolare. L'immunodepressione, per qualunque causa, rappresenta quindi un fattore di rischio significativo.
Manifestazioni Cliniche: Un Quadro Variabile
Le manifestazioni cliniche della meningite tubercolare possono variare considerevolmente a seconda dell'età del paziente e dello stadio della malattia. Negli adulti, l'esordio può essere più subdolo, caratterizzato da sintomi aspecifici come astenia (stanchezza), apatia e febbre moderata. Questi sintomi, che possono persistere per giorni o settimane, sono spesso presagi dello sviluppo di manifestazioni più tipiche della meningite.
Nei bambini, invece, la malattia tende a presentarsi in maniera più grave e rapida. I sintomi possono includere mal di testa intenso, vomito, rigidità nucale e febbre. Possono comparire segnali neurologici più seri, come sopore profondo, convulsioni che possono arrivare alla paralisi, fino a uno stato comatoso.
Indipendentemente dall'età, con l'avanzare della malattia, si osservano spesso paralisi dei nervi cranici, che possono manifestarsi con disturbi visivi (diplopia, ptosi), uditivi o facciali. La meningite tubercolare è frequentemente complicata da manifestazioni di encefalopatia, segni neurologici derivanti da ischemia cerebrale dovuta a endoarterite dei vasi basali, idrocefalo comunicante (un accumulo di liquido cerebrospinale nel cervello dovuto a un blocco del suo normale deflusso) o altre complicazioni derivanti dalla formazione di aderenze nello spazio subaracnoideo. È stata descritta anche una forma spinale cronica che può causare paresi degli arti inferiori.
Rispetto ad altre meningiti batteriche, la meningite tubercolare tende ad avere un decorso più subacuto o cronico. Mentre le meningiti batteriche classiche possono manifestarsi con un improvviso e drammatico peggioramento delle condizioni generali, la TBC cerebrale progredisce più gradualmente. Tuttavia, questa progressione più lenta non deve essere interpretata come un segno di minore gravità; al contrario, la meningite tubercolare rappresenta una delle forme più serie di questa infezione.
La Diagnosi: L'Esame del Liquor al Centro
La diagnosi della meningite tubercolare si basa su una combinazione di fattori clinici, esami strumentali e analisi di laboratorio, con un ruolo cruciale riservato all'esame del liquido cerebrospinale (liquor). La risonanza magnetica (RM) del cranio e la tomografia computerizzata (TC) sono fondamentali per identificare alterazioni strutturali del sistema nervoso centrale, come ispessimento delle meningi, idrocefalo, e la presenza di tubercolomi. L'esame del fundus oculi può rivelare segni di ipertensione endocranica.
L'esame del liquor, ottenuto tramite puntura lombare (rachicentesi), è uno strumento diagnostico insostituibile. Le caratteristiche tipiche del liquor nella meningite tubercolare includono:
- Aspetto: Generalmente limpido o solo debolmente torbido. Tuttavia, dopo la conservazione del campione per tutta la notte, si osserva spesso la formazione di una sottile rete di fibrina, un reperto distintivo.
- Pressione: Incremento della pressione di apertura durante la puntura lombare.
- Conta cellulare: Elevato numero di elementi cellulari (pleiocitosi). Negli stadi precoci, predominano i polimorfonucleati, mentre negli stadi più avanzati si osservano linfociti e altre cellule mononucleate. La conta cellulare solitamente oscilla tra 50 e 1000 leucociti/mm³.
- Proteine: Concentrazione proteica elevata.
- Glucosio: Contenuto di zuccheri moderatamente diminuito (ipoglicorachia), con un rapporto liquor/glicemia inferiore al 50% della glicemia.
Parliamo di...puntura lombare
La ricerca diretta del micobatterio nel liquor può essere effettuata tramite colorazione acidoresistente (come la Ziehl-Neelsen), ma la sua sensibilità è limitata, potendo risultare negativa anche in presenza della malattia. La coltura dei micobatteri è il gold standard per la conferma diagnostica, ma richiede tempi lunghi (fino a 8 settimane) e un volume adeguato di liquor (almeno 30 mL). Tecniche molecolari come la PCR (Polymerase Chain Reaction) per la ricerca del DNA di M. tuberculosis hanno una sensibilità migliorata (circa il 50-60%), ma possono comunque dare falsi negativi. L'Xpert MTB/RIF è un test rapido di amplificazione degli acidi nucleici che può rilevare il DNA di M. tuberculosis nel liquor, rappresentando un'opzione diagnostica più veloce.
La positività del test dell'interferone-gamma (IFN-γ) nel liquor è altamente suggestiva di meningite tubercolare, ma la sua presenza nel siero può indicare solo una precedente infezione. La complessità di questi esami e la possibilità di risultati non conclusivi sottolineano l'importanza di un forte sospetto clinico che, in assenza di conferma diagnostica immediata, deve comunque guidare l'inizio tempestivo del trattamento.
Trattamento e Prognosi: Una Sfida Terapeutica
Il trattamento della meningite tubercolare è complesso e prolungato, richiedendo una combinazione di farmaci antitubercolari. La terapia standard prevede l'assunzione di diversi antibiotici, tra cui rifampicina, isoniazide, pirazinamide ed etambutolo, spesso associati a chinolonici in caso di resistenza. La combinazione di più farmaci è necessaria a causa della notevole resistenza che il Mycobacterium tuberculosis può sviluppare.
In aggiunta alla terapia antibiotica, vengono spesso somministrati corticosteroidi (come il prednisone) per ridurre l'infiammazione meningea e l'edema cerebrale, solitamente per un periodo di 6-8 settimane. La durata totale del trattamento è lunga, potendo proseguire per 6-12 mesi o anche più, a seconda della risposta del paziente e della presenza di eventuali resistenze ai farmaci. La gestione della TBC resistente (MDR-TB) richiede regimi terapeutici ancora più complessi e tossici.
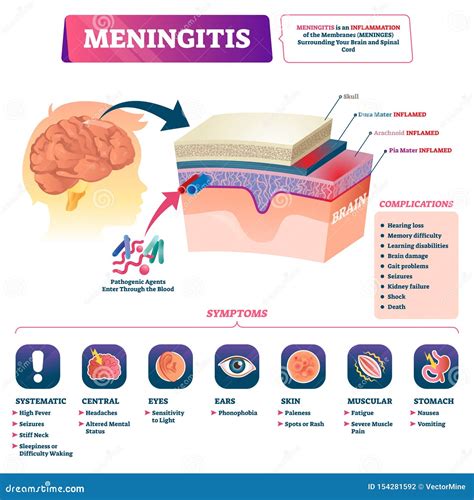
La prognosi della meningite tubercolare rimane molto grave. Anche con un trattamento tempestivo e appropriato, il rischio di gravi danni permanenti è elevato. Questi possono includere deficit cognitivi (problemi di memoria, attenzione, capacità di ragionamento), disturbi sensoriali (ipoacusia, tinnito, vertigini), problemi visivi, crisi epilettiche, e idrocefalo. In assenza di trattamento, la malattia ha un'evoluzione quasi invariabilmente sfavorevole e spesso fatale. La precocità della diagnosi e dell'inizio della terapia sono fattori determinanti per migliorare l'esito clinico.
Prevenzione: Un Approccio Multidimensionale
La prevenzione della meningite tubercolare si inserisce nel contesto più ampio della prevenzione della tubercolosi. Esiste un vaccino, il BCG (Bacillo di Calmette-Guérin), che offre una protezione parziale contro le forme più gravi di tubercolosi, specialmente nei bambini. Tuttavia, il BCG non previene in modo affidabile l'infezione polmonare negli adulti né impedisce l'infezione primaria da M. tuberculosis. Per questo motivo, la vaccinazione non è di routine in Paesi a bassa incidenza come l'Italia, ma viene riservata a gruppi a rischio o raccomandata in aree endemiche.
Un'altra forma di prevenzione è la chemioprofilassi con isoniazide, somministrata a persone entrate in contatto con il batterio, per un periodo di 6-12 mesi. Questo approccio mira a eradicare l'infezione latente prima che possa evolvere in malattia attiva.
Il controllo della tubercolosi a livello globale, attraverso programmi di screening, diagnosi precoce e trattamento efficace, rimane la strategia più importante per ridurre l'incidenza di tutte le sue complicanze, inclusa la meningite tubercolare. Le campagne di sensibilizzazione e l'educazione sanitaria giocano un ruolo fondamentale nel riconoscere i sintomi precocemente e nel cercare assistenza medica tempestiva.
La meningite tubercolare è una malattia complessa che richiede un approccio multidisciplinare, dalla diagnosi accurata al trattamento prolungato, con un'attenzione costante alla prevenzione e alla gestione delle sue gravi conseguenze.
tags: #al #microscopio #liquor #meningite #turbercolare